Actualmente el “running” es uno de las actividades deportivas más populares debido a los múltiples beneficios que nos aporta. No obstante, la prevalencia de lesiones, sobretodo en las extremidades inferiores, se ha elevado al mismo tiempo que se ha popularizado este deporte. Una de las lesiones más frecuentes, es la fascitis plantar.
¿Qué es la fascitis plantar?
La fascitis plantar es la tercera lesión más común en el running. Es una lesión musculoesquelética caracterizada por el dolor localizado en la inserción de la fascia plantar, que se exacerba por las mañanas tras el largo periodo de descanso.
La excesiva carga sobre la fascia plantar provoca microtraumatismos, y en consecuencia cambios en el tejido conectivo, que a su vez inicia una inflamación aguda. Si no se controla esa excesiva carga, se puede producir un proceso crónico seguido de degeneración del tejido y formación de fibrosis sin inflamación localizado en la inserción en la tuberosidad calcánea medial.
¿Qué lo provoca?
Existen numerosos factores intrínsecos y extrínsecos relacionados con el desarrollo de la fascitis plantar. Muchos, son similares a los que explicamos en el artículo «lo que debes saber sobre la periostitis tibial». Los últimos estudios sugieren que las alteraciones en el arco longitudinal plantar, limitación en la dorsilflexión de tobillo, el IMC, la pronación del retropie y la magnitud de la carga plantar, son los principales factores de riesgo intrínsecos, siendo este último factor el más importante. También, la debilidad en los músculos intrínsecos del pie puede alterar el arco plantar. Por lo tanto la carga a la que está sometida se incrementará aumentando las posibilidades de padecer fascitis plantar. Como factores extrínsecos, el terreno, el calzado o el desnivel, influirán en las posibilidades de padecer esta patología, sobretodo, cuando con un cambio en alguno de los factores comienza la aparición del dolor.

¿Cuál es su tratamiento?
Los últimos estudios sugieren que los tratamientos que mayor efectividad presentan son los siguientes:
- Terapia manual: consiste en la movilización de las articulaciones y los tejidos de las EEII (extremidades inferiores), así trabajar la flexibilidad del tríceps sural y cadena posterior, mejorando la función y aliviando el dolor.
- Ejercicios: para fortalecer y ganar estabilidad tanto en la fascia como en los músculos y tejidos que complementan la función de la fascia (sinergistas).
- Estiramientos: específicos para la fascia, del tríceps sural y de la cadena posterior.
- Taping: Vendajes para corregir la pronación, reducen el dolor y mejoran la función. También, el kinesiotape en el tríceps sural y la fascia plantar parecen reducir el dolor.
- Férulas nocturnas: de 1 a 3 meses para pacientes con dolor sobretodo al comenzar el día.
- Agentes físicos: electroterapia, laser, ultrasonidos.

¿Qué tengo que hacer si padezco los síntomas?
Es importante que un profesional sanitario valore la lesión para posteriormente pautar el mejor tratamiento posible para cada paciente. En fase aguda (primeras 48-72 horas), el tratamiento de elección será: hielo (10 minutos, 2 o 3 veces al día) y reposo relativo (a nivel deportivo). También con una pelota de tenis o una botella de agua congelada, podemos realizar un masaje en la fascia plantar para relajar los tejidos y disminuir el dolor. Además ejercicios de contracción isométrica también nos vendrán bien para reducir el dolor. Tras los primeros días mediante diferentes técnicas se tratará mejorará la función y el dolor. Es fundamental para la correcta evolución de la lesión realizar una planificación de un programa adecuado de ejercicios, en función de momento y de las necesidades de corrección biomecánica de cada paciente, y de un correcto control de la carga de trabajo.
¿Cómo prevenirlo?
Mediante ejercicios trabajaremos las estructuras implicadas en la fascitis plantar. Es importante que todas las estructuras trabajen correctamente durante el movimiento para evitar lesiones. Por lo tanto, tanto los músculos agonistas (los que realizan el movimiento) como los sinergistas (ayudantes de los agonistas para realizar el movimiento) deben de funcionar correctamente para que el movimiento sea óptimo. También, la movilidad de tobillo, pie y dedos, debe ser correcta. Por otro lado, un buen funcionamiento de la musculatura de las articulaciones adyacentes (rodilla, tobillo…) permitirá una buena estabilidad de las EEII (extremidades inferiores) y ayudará a una correcta biomecánica articular y muscular. La carga de entrenamiento también será un factor fundamental para evitar padecer lesiones por sobreuso como esta, intentando que los cambios de las cargas sea planificada, progresiva y adecuada.
Te recomendamos los siguientes ejercicios:
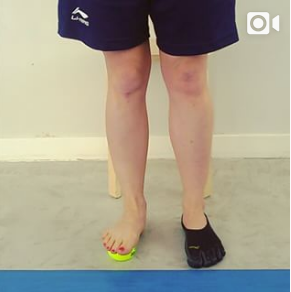
Relajación de la fascia del pie

Fortalecimiento del flexor del primer dedo

Fortalecimiento excéntrico de gemelo
Referencias:
1.Salvioli S, Guidi M, The effectiveness of conservative, non-pharmacological treatment, of plantar heel pain: A systematic review with meta-analysis, foot (Edinb), 2017 dec, 33:57-67
2. Mischke JJ, Jayaseelan DJ, The symptomatic and functional effects of manual physical therapy on plantar heel pain: a systematic review. J Man Manip Ther.2017 Feb;25(1):3-10
3. Petraglia F, Ramazzina IPlantar fasciitis in athletes: diagnostic and treatment strategies. A systematic review.Muscles Ligaments Tendons J.2017 May 10;7(1):107-118.
4. Robroy L. Martin,Todd E. Davenport, Heel Pain—Plantar Fasciitis: Revision 2014 Journal of Orthopaedic & Sports Physical Therapy, 2014Volume:44ssue:11Pages:A1–A33

Andrés Puértolas; @APuertolas91