El esguince de tobillo es una lesión de lo ligamentos que se encuentran alrededor de la articulación. Es una de las lesiones más frecuentes en el deporte. Se estima una prevalencia mayor del 45% en deportes de alto riesgo como el baloncesto. Es frecuente también en el ámbito no deportivo con una incidencia de 1 cada 10000 personas /día . Los ligamentos afectados normalmente son los laterales externos del tobillo (peroneoastragalino anterior, posterior y calcaneo peroneos), afectando con más frecuencia el ligamento peroneo astragalino anterior1.
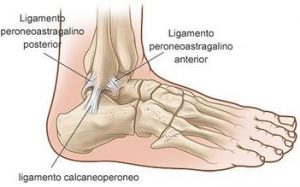
Normalmente el mecanisco lesional (el gesto con el que nos lesionamos) es en máxima inversión de tobillo. En esta posición los ligamentos laterales externos del tobillo son sometidos a una gran tensión y en función de la fuerza que soportan durante el mecanismo lesional, el grado de lesión será mayor o menor.
Hay factores que van a influir en las posibilidad de sufrir esta lesión:
– El deporte practicado, aquellos con saltos, sobre terrenos inestables o con giros van a tener más predisposición.
– El calzado que utilizamos, la movilidad que le permiten al pie, la estabilidad que aportan, su altura…
– Nuestra anatomía: la limitación a la flexión dorsal, que va a ser un factor importante, así como la movilidad del antepie o la laxitud ligamentosa.
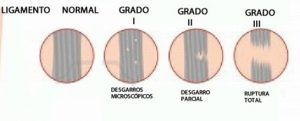
A nivel general, los grados en el esguince de tobillo de menos a más gravedad son los siguientes1,2:
– Grado I: se producen por el sobreestiramiento del ligamento, lo que provoca una ligera hinchazón. No hay laxitud articular asociada. El ligamento sólo sufre una distensión y si se llegara a producir desgarro no afecta a más del 5% del ligamento. El tiempo de recuperación es corto, dependiendo de la actividad de la persona afectada, pero suele oscilar entre 10-20 días.
– Grado II: en este grado el ligamento ya sufre desgarro o ruptura parcial. La hinchazón en la zona es instantánea y dolorosa al tacto, y pueden afectarse también estructuras anejas como la cápsula articular, lo que desemboca en derrame y amoratado de la zona. La inestabilidad articular es leve, pero se ve afectada. El tiempo de recuperación es lógicamente mayor y suele oscilar de 20 a 40 días, ya que la cantidad de tejido afectado es mayor.
– Grado III: aquí se encuandran las lesiones más graves de los ligamentos, las roturas. Si en este grado se considera diagnóstico de esguince va a ser por el no tratamiento quirúrgico. El dolor es muy intenso y la laxitud articular manifiesta. Debido al tiempo de cicatrización del ligamento el tiempo/periodo para recuperarse de este tipo de esguinces es de unas 8 semanas (50-60 días).
¿Qué debemos hacer?
Tras la lesión, lo ideal es que sea un profesional sanitario que realice un diagnóstico y que valore la gravedad del esguince. De este modo se descartarán complicaciones y se realizará el tratamiento adecuado en cada una de las fases por las que pasarán los tejidos lesionados para que se produzca una buena cicatrización (fase inflamatoria, remodelación maduración, cicatrización…). No obstante el protocolo recomendado que realizamos para las primeras 48-72 horas tras el esguince (se trata de la fase inflamatoria), habitualmente es el siguiente:
Protocolo P.R.I.C.E.
– Protection (protección): inmovilización, mediante un vendaje funcional o tobillera para proteger la articulación.
– Rest (reposo): las primeras 48-72 horas se realiza un reposo relativo, respetando la fase inflamatoria (este reposo relativo y movilidad debe estar pautado por un profesional que valore la gravedad de la lesión).
– Ice (hielo): Aunque se ha discutido su efectividad (Mac Auley 2001), se utiliza (lo recomendamos) para reducir el dolor, y la inflamación. 10 minutos, 3 o 4 veces al día2.
– Compression (compresión): para controlar el edema. Vendaje compresivo y/o kinesiotaping.
– Elevation (elevación): favorece el retorno venoso evitando además la formación del edema. Además se recomienda realizar ejercicios de movilidad ,dorsiflexión y plantiflexión, para aumentar el efecto de bomba mecánica del grupo muscular del trídeps sural, siempre respetando la regla del no dolor.

En las siguientes fases el tratamiento dependerá del grado de lesión y del paciente, no obstante es necesaria la movilización precoz, por lo que se diseñará un plan de ejercicios con una adaptación a la carga acorde con el paciente lesionado.
Prevención:
Es importante que mantengamos la musculatura que sujeta a nuestro tobillo fuerte y entranada (estable), de forma que sea capaz de activarse en el momento adecuado con la intensidad necesaria. De esta manera el tobillo tendrá menos riesgo de desrrollar una inestabilidad crónica de tobillo y por lo tanto tendrá menos riesgo de sufrir recidivas (más esguinces). Además, una buena activación de la musculatura de las articulaciones proximales (rodilla, cadera…) permitirá una buena estabilidad de las mismas y ayudará a una correcta biomecánica articular que también reducirá el riesgo de sufrir cualquier tipo de lesión en el tobillo u otras estructuras. Por ello, recomendamos trabajar los factores de riesgo que pueden ocasionar la inestabilidad del tobillo: propiocepción, movilidad, control motor y fuerza3,4,5.
Te proponemos los siguientes ejercicios (pincha en la imagen para ver el vídeo y explicación):
Equilibrios haciendo las horas del reloj:

Movilidad de tobillo a flexión dorsal:

Zancada con inestabilidad en BOSU:

Referencias:
*1- *Lara J, El esguince de tobillo (I): qué es y tipos según gravedad, 2007
*2-* Mac Auley, Ice therapy: how good is the evidence?, 2001, int j sportmed.
*3- *Tropp H. Commentary: Functional ankle instability revisited. J Athl Train. 2002; 37: 512
*4- *Hertel J. Functional instability following lateral ankle sprain. Sports Med. 2000; 29: 361-71.
*5- *Freeman M, Dean M, Hanham I. The etiology and prevention of functional instability of the foot. J Bone Joint Surg (Br). 1965; 47-B: 678-85.
*6- *Alcántara S, bases científicas para el diseño de un programa de ejercicios para la inestabilidad crónica de tobillo, 2010, Madrid.

Andrés Puértolas; @APuertolas91