Por todos es sabido que correr está de moda y cada vez más gente practica el “running” con mayor o menor frecuencia y nivel. Es importante conocer algunas de la lesiones que este deporte puede causarnos. De esta manera, sabremos qué debemos hacer para prevenirla o tratarla en el caso de que ya la tengamos.
Esta vez, hablaremos sobre la periostitis tibial.
La periostitis tibal es una lesión por sobreuso que se caracteriza por dolor en la parte media y/o baja de la tibia, asociado a deportes de larga duración como el running. La incidencia en la población es de entre el 4% y el 35%, y, de todas las lesiones en el running, se encuentra entre el 13,2% y el 17,3% de incidencia. Inicialmente el dolor se experimenta al inicio de la actividad y disminuye con el ejercicio continuo, pero posteriormente el dolor puede persistir también durante la actividad.
Actualmente no está clara la causa de la periostitis tibial. No obstante, los últimos estudios sugieren que la lesión es debida a una tracción repetida en el periostio (capa que recubre los huesos) por las fibras de los músculos que se adhieren a lo largo del borde medial de la tibia (tibial posterior, flexor del primer dedo y soleo). Así mismo, puede ser causada por la fascia crural profunda la cual también se adhiere en la misma ubicación.
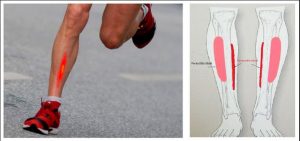
¿CÓMO SE PRODUCE?
Hay factores intrínsecos (de nosotros mismos) y extrínsecos (fuera de nosotros) que están directamente relacionados con las posibilidades de sufrir esta lesión. Estos son los más frecuentes:
Intrínsecos:
Biomecánica: Un mal estilo de carrera hará que las estructuras causantes de la periostitis se estresen más y por lo tanto las posibilidades de lesión se incrementarán. Por eso es importante trabajar la técnica de carrera (no sólo es correr).
Anatomía: Tener una mayor rotación externa de cadera, la falta de movilidad en tobillo y pie, una mayor caída del hueso escafoides (arco plantar) o haber sufrido lesiones similares hará que tengamos más posibilidades de lesionarnos
Indice de masa corporal (IMC): Factores como el de peso influirá en las posibilidades de lesión debido a que el trabajo de las articulaciones, los tendones y los músculos se verá incrementado.
Pisada: Una mala pisada también aumentará las posibilidades de lesión. Por ejemplo, la hiperpronación (talón inclinado hacia afuera) hará que la músculos como el flexor del primer dedo y el tibial posterior se sobrecarguen en exceso produciendo una mayor tracción sobre el periostio tibial. De la misma forma, las limitaciones anatómicas mencionadas anteriormente también influirán en que el trabajo de la musculatura sea mayor.
Sobrecarga de entrenamiento: Siempre se debe comenzar a realizar ejercicio de forma progresiva. Los cambios bruscos de la carga de entrenamiento o una mala planificación del volumen aumentará considerablemente las posibilidades le lesión. El control de cargas de nuestro entrenamiento es fundamental.
Extrínsecos:
El calzado: Debe ser el adecuado para el tipo de actividad y el terreno sobre el cual entrenamos. Hay que tener especial cuidado con zapatillas desgastadas y/o con poca amortiguación. Además se debe tener en cuenta la pisada de cada corredor para elegir el calzado que mejor se adapte a las condiciones del atleta.
Terreno de entrenamiento: Los terrenos duros como el asfalto y con inclinaciones pueden incrementar las posibilidades de lesión.
¿QUÉ DEBES HACER EN CASO DE PADECER LOS SÍNTOMAS?
En primer lugar es importante que sea un profesional sanitario quien examine y realice el diagnóstico de la lesión para poder realizar el tratamiento más adecuado para cada paciente.
En fase aguda (primeros días) será necesario bajar la carga de entrenamiento evitando que la molestia se agrave. Los primeros días es recomendable la aplicación de hielo 10 minutos 2 o 3 veces al día para regular la posible inflamación. Además del tratamiento de fisioterapia, posteriormente se comenzará con una serie de ejercicios progresivos en función del estado de la lesión para reeducar la musculatura y la biomecánica del paciente.
Si la lesión empeora, notamos aumento de inflamación, dolor al apoyar, enrojecimiento, aumento de la temperatura etc, será recomendable acudir al médico para realizar pruebas complementarias que descarten una lesión más grave como una fractura por estrés.
Por otro lado, para corregir las dismetrías anatómicas que pueden incrementar las posibilidades de lesión, es recomendable acudir al podólogo para realizar un estudio de la pisada y se fuera necesario, colocar plantillas.

¿CÓMO PREVENIR?
Mediante algunos ejercicios trabajaremos las estructuras que influyen en los factores lesionales explicados anteriormente. De esta forma las posibilidades de lesión serán menores. Hay que tener en cuenta que otros factores, como la carga de entrenamiento también influirá en las posibilidades de lesionarnos. Además, una buena activación de la musculatura de las articulaciones proximales y distales (tobillo, rodilla, cadera…) permitirá una buena estabilidad de las EEII (extremidades inferiores) y ayudará a una correcta biomecánica articular y muscular que también reducirá el riesgo de sufrir cualquier tipo de lesión tanto en el tobillo como en otras estructuras. Por ello, recomendamos trabajar ejercicios de propiocepción, movilidad, control motor y fuerza para disminuir el riesgo de sufrir periostitis tibial así como otras lesiones relacionadas con la carrera a pie
Te proponemos los siguientes ejercicios (pincha en la imagen para ver el vídeo y explicación):
Equilibrios haciendo las horas del reloj:

Movilidad de tobillo a flexión dorsal:

Fortalecimiento flexor del primer dedo:

Fortalecimiento tibial posterior:

Referencias:
1. B. Yates and S. White, “The incidence and risk factors in the development of medial tibial stress syndrome among naval recruits,”American Journal of Sports Medicine, vol. 32, no. 3, pp. 772–780, 2004.
2. P. Newman, R. Adams, and G. Waddington, “Two simple clinical tests for predicting onset of medial tibial stress syndrome: shin palpation test and shin oedema test,”British Journal of Sports Medicine, vol. 46, no. 12, pp. 861–864, 2012. M. H.
3. Moen, J. L. Tol, A. Weir, M. Steunebrink, and T. C. D. Winter, “Medial tibial stress syndrome: a critical review,”Sports Medicine, vol. 39, no. 7, pp. 523–546, 2009
4. Winkelmann ZK, Anderson D, “Risk Factors for Medial Tibial Stress Syndrome in Active Individuals: An Evidence-Based Review”.»https://www.ncbi.nlm.nih.gov/pubmed/27835043″J Athl Train. 2016 Dec;51(12):1049-1052. doi: 10.4085/1062-6050-51.12.13. Epub 2016 Nov 11
5. Sobhani V, Shakibaee A, Studying the Relation Between Medial Tibial Stress Syndrome and Anatomic and Anthropometric Characteristics of Military Male Personnel, «https://www.ncbi.nlm.nih.gov/pubmed/26448835″Asian J Sports Med.2015 Jun;6(2):e23811. doi: 10.5812/asjsm.23811. Epub 2015 Jun 20.
6. Bennet JE, Reinking MF, Factors contributing to the development of medial tibial stress syndrome in high school runners.»https://www.ncbi.nlm.nih.gov/pubmed/11570734″J Orthop Sports Phys Ther.2001 Sep;31(9):504-10.
7. Mucha MD, Caldwell W, Hip abductor strength and lower extremity running related injury in distance runners: A systematic review, «https://www.ncbi.nlm.nih.gov/pubmed/27693442″J Sci Med Sport.»>2017 Apr;20(4):349-355. doi: 10.1016/j.jsams.2016.09.002. Epub 2016 Sep 20.

Andrés Puértolas; @APuertolas91